สธ.ชู “ปัตตานีโมเดล” นำร่องระบบดูแลผู้ป่วยวิถีใหม่
เมื่อวันที่ 18 มิถุนายน ที่กระทรวงสาธารณสุข (สธ.) นพ.ณรงค์ อภิกุลวนิช รองอธิบดีกรมการแพทย์ พร้อมด้วย นพ.สกานต์ บุนนาค ผู้อำนวยการสถาบันเวชศาสตร์ สมเด็จพระสังฆราชญาณสังวรเพื่อผู้สูงอายุ แถลงชี้แจงถึงระบบการดูแลผู้ป่วยนอกวิถีใหม่ (New Normal OPD services)

นพ.ณรงค์ กล่าวว่า ระบบการดูแลผู้ป่วยนอกวิถีใหม่ เป็นการทำงานร่วมกันในทุกภาคส่วน เช่น สมาคมวิชาชีพ ราชวิทยาลัย กรุงเทพมหานคร (กทม.) ชมรมโรงพยาบาลศูนย์/โรงพยาบาลทั่วไป/โรงพยาบาลชุมชน และภาคเอกชน เข้ามามีส่วนร่วมกำหนดรูปแบบใหม่ ซึ่งทำให้ประชาชนเข้าสู่ระบบบริการได้ดีขึ้นโดยปลอดจากการแพร่ระบาดของโรคติดเชื้อไวรัสโคโรนา 2019 หรือ โควิด-19 เดิมที่ความแออัดในโรงพยาบาล (รพ.) ส่งผลให้มีความเสี่ยงติดเชื้อ มีเวลาพบแพทย์น้อย และคอยนาย แต่ในการแพทย์วิถีใหม่ที่กำลังดำเนินการนั้น จะมีการเปลี่ยนแปลง 1.ภาคประชาชน จะต้องมีการคัดกรองตัวเอง ผ่านแอพพลิเคชั่นก่อนไป รพ. เพื่อทราบความเสี่ยงของตนเอง หลังจากมาถึง รพ.แล้วจะมีการแบ่งพื้นที่ในการคัดกรอง เช่น อุณหภูมิร่างกาย ประวัติความเสี่ยง เพื่อลดการแพร่กระจายเชื้อใน รพ. โดยหากมีผู้ที่มีอาการระบบทางเดินหายใจ ก็จะถูกส่งไปยังคลินิกระบบทางเดินหายใจ (ARI Clinic) ทั้งนี้ จะต้องได้รับความร่วมมือในการสวมหน้ากากอนามัย
นพ.ณรงค์ กล่าวว่า 2.ระบบการให้บริการใน รพ.จะเปลี่ยนแปลง คือ ผู้ให้บริการจะต้องสวมหน้ากากอนามัย มีการกำหนดจุดยืน/นั่ง ให้เว้นระยะห่าง เพิ่มรอบทำความสะอาดจุดสัมผัสร่วม เตรียมจุดล้างมือ 3.การป้องกันการติดเชื้อที่จุดบริการ โดยจะมีฉากกั้น ระหว่างผู้ป่วยและแพทย์ การปรับระบบไหลเวียนอากาศและโครงสร้างกายภาพ เพื่อลดการกระจายเชื้อ พัฒนาระบบการชำระเงินผ่านออนไลน์ โดยทั้งหมดนี้เพื่อลดความแออัดและรอคอย ทางกรมการแพทย์มีข้อแนะนำสำหรับผู้ป่วยนอกคือ 1.ญาติที่มากับผู้ป่วย ควรมาให้น้อย
นพ.รณงค์ กล่าวว่า 2.ใช้ระบบออนไลน์ในการ ลงทะเบียน ตรวจสอบสิทธิ์ นัดเวลาตรวจ 3.ระบบตรวจรักษาทางไกล(Tele medicine)ในกลุ่มผู้ป่วยเก่าที่ควบคุมโรคได้ดี ที่สามารถใช้บริการผ่านสมาร์ทโฟนได้ 4.การเติมยาผ่านช่องทางด่วน โดยไม่ต้องพบแพทย์ 5.การรับยาใกล้บบ้าน ส่งไปรษณีย์ หรือการรับยาแบบ Drive Thru 6.ในบางพื้นที่จะมีการให้อาสาสมัครสาธารณสุขประจำหมู่บ้าน(อสม.) ทำการเติมยาให้แก่ผู้ป่วยถึงบ้าน

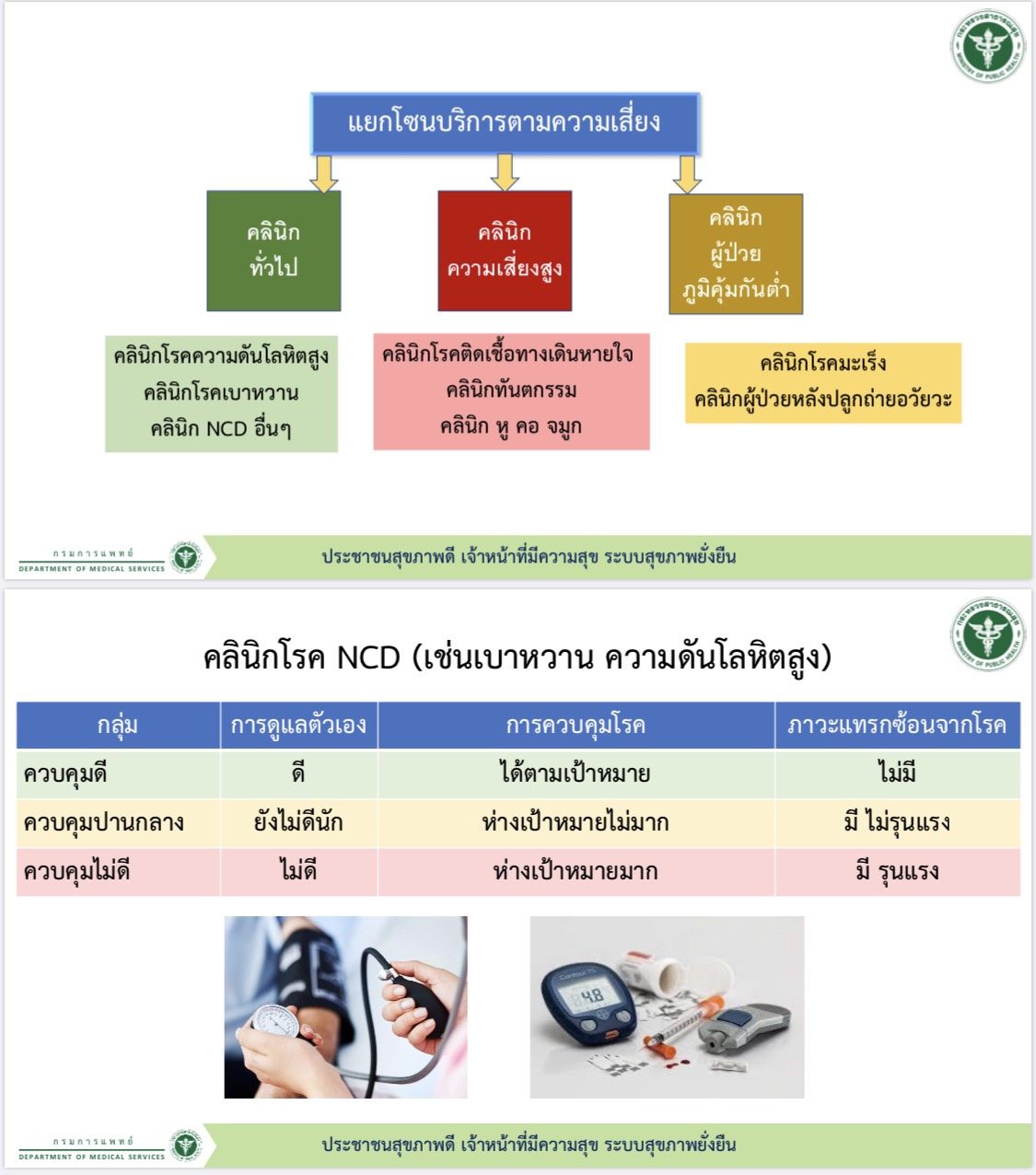
ด้าน นพ.สกานต์ กล่าวว่า การแยกกลุ่มความเสี่ยงเป็น 3 กลุ่ม คือ 1.คลินิกทั่วไป โดยมีความเสี่ยงไม่สูง ได้แก่ คลินิกโรคเรื้อรัง ความดันโลหิตสูง เบาหวาน โรคหัวใจ โดยจะมีการแบ่งกลุ่มผู้ป่วย คือ กลุ่มควบคุมดี จัดให้พบแพทย์ครั้งเว้นครั้ง สามารถพบแพทย์ผ่านระบบทางไกล รับยาทางไปรษณีย์ กลุ่มควบคุมปานกลาง พบแพทย์ครั้งเว้นครั้ง แต่เป็นการพยแพทย์ที่ รพ. และ กลุ่มควบคุมไม่ดี ต้องพบแพทย์ทุกครั้ง และต้องมารับยาเองที่ รพ. เนื่องจากมีการปรับเปลี่ยนยาทุกครั้ง
“หากจัดระบบได้ตามกลุ่มผู้ป่วย จะทำให้แพทย์สามารถบริหารเวลาจากการดูแลกลุ่มที่ดูแลควบคุมได้ดี ไปดูแลผู้ป่วยกลุ่มที่มีความเสี่ยงสูงมากกว่า ซึ่งจะเกิดความเท่าเทียมกัน และเป็นการใช้เวลาในการรักษาผู้ป่วยที่มีอาการรุนแรงมากกว่า” นพ.สกานต์ กล่าว

นพ.สกานต์ กล่าวว่า 2.คลินิกความเสี่ยงสูง โดยอาจจะมีการแพร่เชื้อไปสู่ผู้อื่นได้ เช่น คลินิกโรคติดเชื้อทางเดินหายใจ คลินิกทันตกรรม คลินิกหู ตา คอ จมูก โดยคลินิกโรคติดเชื้อทางเดินหายใจ (ARI Clinic) จะต้องอยู่นอกอาคาร ไม่ปะปนกับผู้ป่วยอาการอื่น กำหนดการเดินของผู้ป่วยเป็นทางเดียว จัดบริการแบบบริการเบ็ดเเสร็จ(One stop service) ด้วยการเชิญแพทย์ที่ต้องรักษาอาการอื่นที่นอกเหนือจากอาการระบบทางเดินหายใจ เข้ามารักษาใน ARI Clinic และ 3.คลินิกผู้ป่วยภูมิคุ้มกันต่ำ คือมีโอกาสเสี่ยงในการรับเชื้อจากผู้อื่นได้ง่าย เช่น กลุ่มผู้ป่วยที่ได้รับยากดภูมิ โรคมะเร็ง การปลูกถ่ายอวัยวะ จะต้องจัดพื้นที่ให้มีการระบบหมุนเวียนอากาศ หรือ ห้องการจัดทำห้อง positive pressure แต่ต้องใช้งบประมาณสูง
“ส่วนของ ปัตตานีโมเดล ที่มีการพัฒนาห้องฉุกเฉิน คลินิกโรคไม่ติดต่อเรื้อรัง อยู่ภายใต้ความร่วมมือจากหน่วยงานต่างๆ มีการดีไซน์ระบบที่เป็นเชิงทฤษฎีและต้องมีพื้นที่นำร่อง โดย รพ.ปัตตานี มีความพร้อมทั้งในพื้นที่ระบาด บุคลากรทางการและทางผู้ว่าราชการจังหวัดมีความจริงจัง ระหว่างนี้จะมีการประเมินความคุ้มค่าในระยะ 1 ปี เพื่อถอดบทเรียนไปขยายใช้ในพื้นที่อื่นๆ” นพ.สกานต์ กล่าว