ยกระดับบัตรทองข้อคิดจากหนึ่งตารางของวิจัยข้อมูลขนาดใหญ่เพื่อระบบสุขภาพปฐมภูมิระดับพลัส
จากกระแสการยกระดับบัตรทอง หลักประกันสุขภาพถ้วนหน้า ที่พรรคผู้ให้กำเนิดกลับมาทำให้เป็นบัตรทองพลัส บทความนี้นำเสนอตารางเพียงหนึ่งตารางที่ได้กลั่นจากการเชื่อมโยงฐานข้อมูลขนาดใหญ่ของกระทรวงสาธารณสุขเป็นระยะเวลาต่อเนื่อง 6 ปี เพื่อจัดทำข้อเสนอเชิงนโยบายการพัฒนาระบบฐานข้อมูลขนาดใหญ่สำหรับระบบสุขภาพปฐมภูมิ มุ่งหวังให้ประชาชนคนไทยมีสุขภาพดี แม้มีโรคเรื้อรังประจำตัวก็มีคุณภาพชีวิตที่ดีได้ โดยให้ความสำคัญกับระบบสุขภาพปฐมภูมิเป็นแกนกลาง ซึ่งถ้าระบบสุขภาพปฐมภูมิมีคุณภาพที่ดี เป็นที่ตอบรับของประชาชนทุกคน จะเป็นการลงทุนของประเทศที่คุ้มค่า ยิ่งในยุคดิจิทัล ถ้าระบบสุขภาพปฐมภูมิใช้ประโยชน์อย่างเต็มที่จากข้อมูลขนาดใหญ่ ทั้งคุณภาพ ประสิทธิภาพ ความเป็นธรรมทางสุขภาพ ลดความเหลื่อมล้ำ จะสำเร็จได้ด้วยข้อเสนอนโยบายชุดนี้
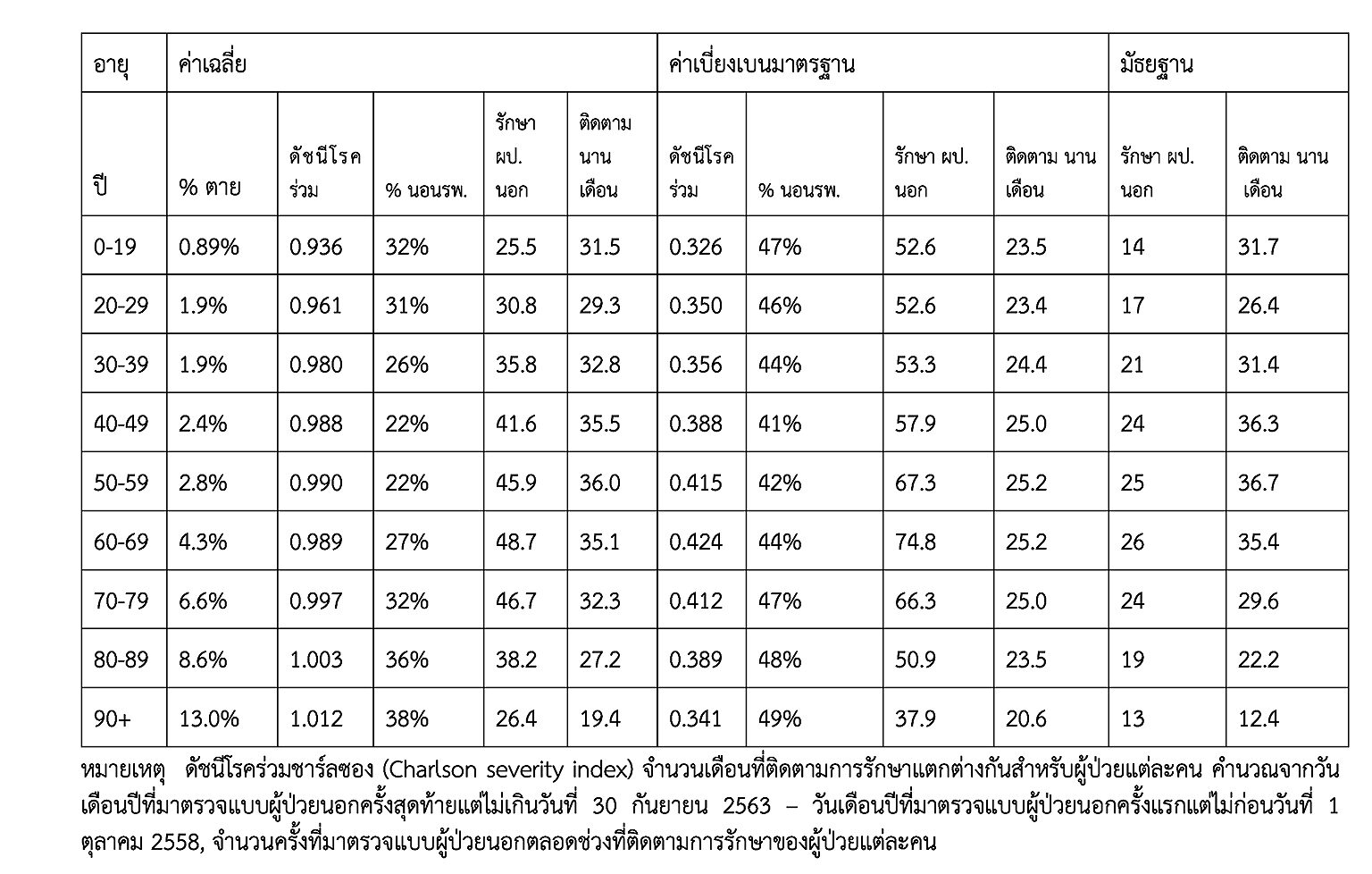
ตารางที่จะนำเสนอได้จากโครงการวิจัยเรื่อง “การพัฒนาระบบสุขภาพปฐมภูมิบนฐานการคลังที่เป็นธรรมและยั่งยืนสำหรับคนไทยถ้วนหน้า” [1] ที่สนับสนุนโดยสถาบันวิจัยระบบสาธารณสุข ตารางยกประเด็นเฉพาะผู้ป่วยเบาหวานที่มาจากฐานข้อมูลขนาดใหญ่ 43 แฟ้มของกระทรวงสาธารณสุขจากปี 2558-2563 สุ่มตัวอย่างให้ตอบโจทย์ระบบบริการระดับปฐมภูมิ เลือกได้ 83 แห่ง กระจายตามเขตสุขภาพ 1-12 ทั่วประเทศยกเว้นกรุงเทพมหานคร ได้ฐานประชากรจำนวนทั้งสิ้น 12.5 ล้านคน (ร้อยละ 20 ของประชากรหากไม่รวมกรุงเทพฯ) เป็นผู้ป่วยที่รับบริการเพราะโรคเบาหวานประมาณ 3 แสนคน (ร้อยละ 2.4 ของประชากร) การติดตามข้อมูลตลอด 6 ปี (72 เดือน) พบว่าผู้ป่วยมารับบริการต่อเนื่อง ระยะเวลายาวนานแตกต่างกันตามกลุ่มอายุตั้งแต่ 12-37 เดือน (ตามค่ามัธยฐาน ตามจำนวนผู้ป่วยที่ทยอยเข้ามารักษาและปรากฏข้อมูลในแต่ละปี) ผู้ป่วยที่ติดตามยาวนานก็มารับบริการแบบผู้ป่วยนอกจำนวนครั้งมากขึ้น ตั้งแต่ 14-26 ครั้ง (ตามค่ามัธยฐาน ถ้านำจำนวนเดือนหารค่าจำนวนครั้ง จะสังเกตได้ว่า ผู้ป่วยอายุ 90 ปีขึ้นไปรับบริการเดือนละครั้ง ส่วนผู้ป่วยเด็กและวัยรุ่นมาประมาณ 2 เดือนต่อครั้ง) ผู้ป่วยเบาหวานถ้าไม่เป็นโรคอื่นและร่วมมือกันดูแลสุขภาพกับระบบสุขภาพปฐมภูมิอย่างมีคุณภาพ ก็ไม่ควรมีเหตุการณ์ต้องนอนโรงพยาบาล แต่พบว่าอัตราที่ได้นอนโรงพยาบาล (ในช่วงเวลาที่ติดตามและไม่เฉพาะด้วยเรื่องเบาหวานเท่านั้น) มีตั้งแต่ร้อยละ 22-38 (ผู้ป่วยอายุ 90 ปีขึ้นไปสูงสุด) เมื่อเปรียบเทียบสถานะสุขภาพด้วยดัชนีโรคร่วมชาร์ลซอง (Charlson severity index, CSI) ค่ายิ่งสูงหมายถึงเป็นเบาหวานและมีโรคร่วมอื่นๆ หรือเป็นโรคแทรกซ้อนรุนแรง พบว่าเมื่ออายุเพิ่มขึ้นดัชนีโรคร่วมยิ่งสูงขึ้น ผลลัพธ์ทางสุขภาพอย่างสุดท้ายที่แสดงในตารางคืออัตราการเสียชีวิตในช่วงเวลาที่ติดตาม อยู่ระหว่างร้อยละ 0.9-13 (ผู้ป่วยอายุ 90 ปีขึ้นไปสูงสุด และผู้ป่วยเด็กและวัยรุ่นต่ำสุด)
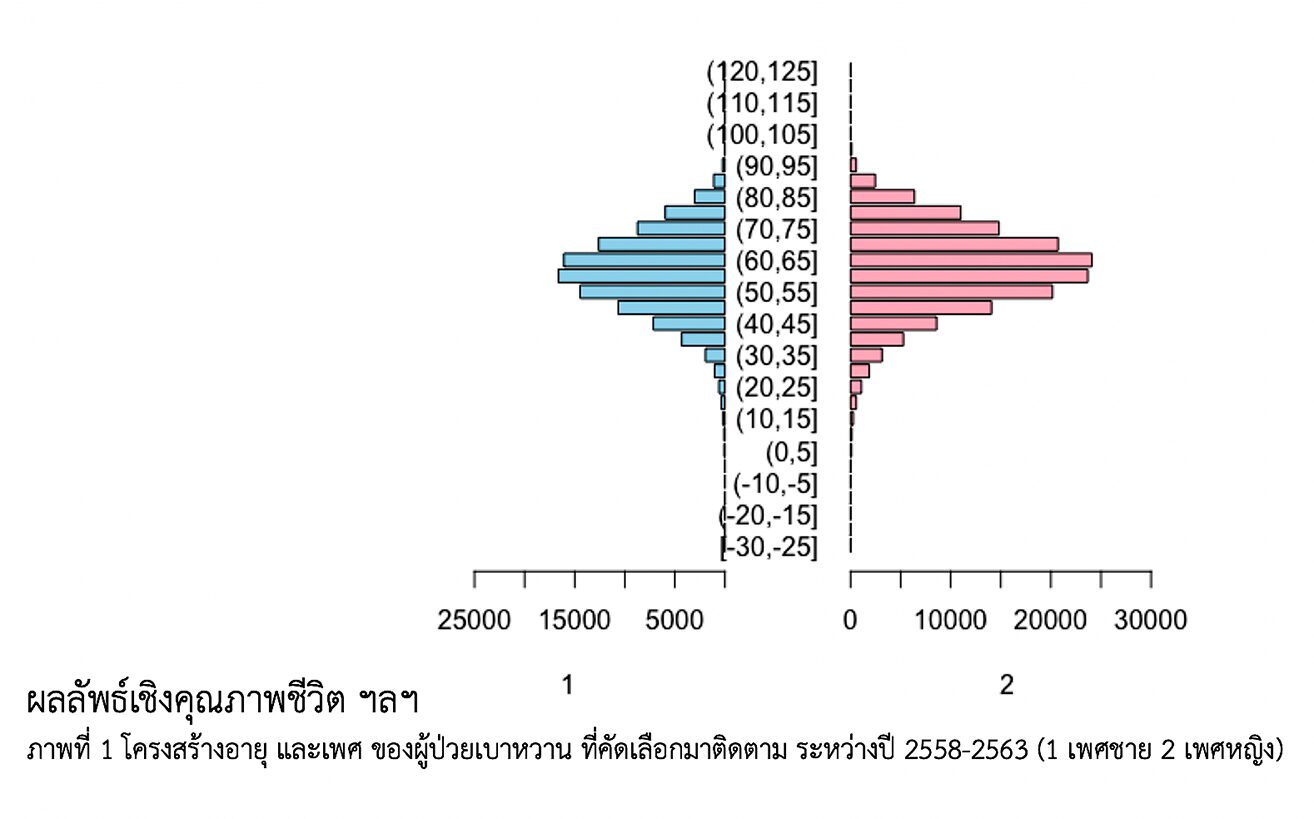
สถานการณ์ที่แสดงในตาราง พยายามสะท้อนบทบาทของระบบสุขภาพปฐมภูมิในประเทศไทยกรณีโรคเบาหวานด้วยการวิเคราะห์ข้อมูลขนาดใหญ่ได้ข้อคิดเห็นดังนี้ ประการแรก ป้องกันดีกว่ารักษา แน่นอนว่าบทบาทของระบบสุขภาพปฐมภูมิควรดำเนินการโครงการส่งเสริมสุขภาพป้องกันและควบคุมโรค เพื่อไม่ให้เกิดผู้ป่วยเบาหวานรายใหม่ รวมทั้งดำเนินโครงการคัดกรองผู้ป่วยโรคเบาหวานในชุมชนอย่างครอบคลุม เพื่อพบผู้ป่วยระยะเริ่มแรก การป้องกันโรคร่วมโรคแทรกจะได้ผลดีกว่าการปล่อยให้โรคลุกลามแล้วรักษา และเมื่อพบว่าเป็นโรค สามารถจัดโปรแกรมลดน้ำหนักเพื่อให้ควบคุมระดับน้ำตาลในเลือดได้โดยไม่ต้องพึ่งการรักษาทางยา ประการที่สอง ข้อมูลนี้เป็นตัวแทนของประเทศไทยหรือไม่ วิธีการสุ่มเลือกตัวอย่างที่พยายามเน้นโรงพยาบาลส่งเสริมสุขภาพระดับตำบลและศูนย์สุขภาพเขตเมือง รวมทั้งโรงพยาบาลสังกัดกระทรวงสาธารณสุขนอกกรุงเทพมหานคร ให้ภาพพีระมิดโครงสร้างอายุและเพศของผู้ป่วยโรคเบาหวาน 3 แสนคน ค่อนข้างจะสอดคล้องกับภาระโรคของประเทศที่เป็นในกลุ่มอายุ 30 ปีขึ้นไป และเพศหญิงเป็นมากกว่าเพศชาย ซึ่งเป็นเบาหวานประเภทที่ 2 ส่วนเด็กและวัยรุ่นมีขนาดไม่มากนักซึ่งเป็นเบาหวานประเภทที่ 1 หรือชนิดต้องพึ่งอินซูลิน แม้ขาดข้อมูลจากภาคเอกชนก็เป็นส่วนน้อยในส่วนแบ่งในตลาด ประการที่สาม ข้อมูลขาดความจำเพาะเจาะจง เช่น การมารับการรักษาแบบผู้ป่วยนอกหรือแบบผู้ป่วยใน หรือการเสียชีวิต ไม่ได้แยกเฉพาะกรณีที่เกี่ยวข้องกับโรคเบาหวานเท่านั้น ประการสุดท้าย มีข้อมูลอีกหลายด้านที่มีความสำคัญต่อการประเมิน ทั้งรายละเอียดส่วนบุคคลของผู้ป่วย ครอบครัว ทุนทางสังคม และผู้ให้การรักษา การเป็นระบบสุขภาพปฐมภูมิที่พึงประสงค์ ข้อมูลกระบวนการรักษา การเป็นสถานพยาบาลด่านแรก การดูแลอย่างต่อเนื่อง การส่งต่อผู้ป่วยและการส่งกลับจากระบบสุขภาพทุติยภูมิและตติยภูมิ ข้อมูลบริบทสิ่งแวดล้อม
 เป้าหมายพัฒนาระบบสุขภาพปฐมภูมิ จากกรณีศึกษาการดูแลสุขภาพผู้ป่วยเรื้อรัง โรคเบาหวาน ประชาชนที่ขึ้นทะเบียนกับระบบสุขภาพปฐมภูมิ ควรรู้ความเสี่ยงของตนเองต่อการเป็นโรคเรื้อรัง รู้ว่าเป็นเบาหวานแต่เริ่มแรก (จากการคัดกรองโรคไม่ติดต่อเรื้อรัง) เพราะการสำรวจสุขภาพประชาชนด้วยการตรวจร่างกายยังพบว่าประชาชนอายุ 20 ปีขึ้นไปอีกร้อยละ 4 ที่ไม่รู้ว่าเป็นเบาหวานมาก่อน เมื่อรู้ว่าเป็นเบาหวานแล้วต้องมีระบบสุขภาพปฐมภูมิร่วมดูแลสุขภาพ โดยมีเป้าหมายว่าผู้ป่วยและระบสุขภาพปฐมภูมิมีข้อมูลตามผังเครือญาติว่ามีการจัดการความเสี่ยงที่เกี่ยวเนื่องกับปัจจัยครอบครัวและปัจจัยสังคมกำหนดสุขภาพผู้ป่วยมีการติดตามดูแลแบบผู้ป่วยนอกอย่างต่อเนื่อง มีเป้าหมายค่าน้ำตาลเฉลี่ยสะสมในเลือดอยู่ในระดับที่ควบคุมได้ ทั้งที่เป็นการได้ยาหรือไม่ได้ยา ไม่มีภาวะแทรกซ้อนที่ต้องเข้ารับการรักษาในโรงพยาบาล มีการคัดกรองเฝ้าระวังภาวะแทรกซ้อนอย่างต่อเนื่อง ดัชนีโรคร่วมควรให้ต่ำสุดแม้เมื่ออายุมากขึ้น เพราะดัชนีโรคร่วมตามตารางมีความสัมพันธ์กับอัตราการเสียชีวิต (r = 0.77)
เป้าหมายพัฒนาระบบสุขภาพปฐมภูมิ จากกรณีศึกษาการดูแลสุขภาพผู้ป่วยเรื้อรัง โรคเบาหวาน ประชาชนที่ขึ้นทะเบียนกับระบบสุขภาพปฐมภูมิ ควรรู้ความเสี่ยงของตนเองต่อการเป็นโรคเรื้อรัง รู้ว่าเป็นเบาหวานแต่เริ่มแรก (จากการคัดกรองโรคไม่ติดต่อเรื้อรัง) เพราะการสำรวจสุขภาพประชาชนด้วยการตรวจร่างกายยังพบว่าประชาชนอายุ 20 ปีขึ้นไปอีกร้อยละ 4 ที่ไม่รู้ว่าเป็นเบาหวานมาก่อน เมื่อรู้ว่าเป็นเบาหวานแล้วต้องมีระบบสุขภาพปฐมภูมิร่วมดูแลสุขภาพ โดยมีเป้าหมายว่าผู้ป่วยและระบสุขภาพปฐมภูมิมีข้อมูลตามผังเครือญาติว่ามีการจัดการความเสี่ยงที่เกี่ยวเนื่องกับปัจจัยครอบครัวและปัจจัยสังคมกำหนดสุขภาพผู้ป่วยมีการติดตามดูแลแบบผู้ป่วยนอกอย่างต่อเนื่อง มีเป้าหมายค่าน้ำตาลเฉลี่ยสะสมในเลือดอยู่ในระดับที่ควบคุมได้ ทั้งที่เป็นการได้ยาหรือไม่ได้ยา ไม่มีภาวะแทรกซ้อนที่ต้องเข้ารับการรักษาในโรงพยาบาล มีการคัดกรองเฝ้าระวังภาวะแทรกซ้อนอย่างต่อเนื่อง ดัชนีโรคร่วมควรให้ต่ำสุดแม้เมื่ออายุมากขึ้น เพราะดัชนีโรคร่วมตามตารางมีความสัมพันธ์กับอัตราการเสียชีวิต (r = 0.77)
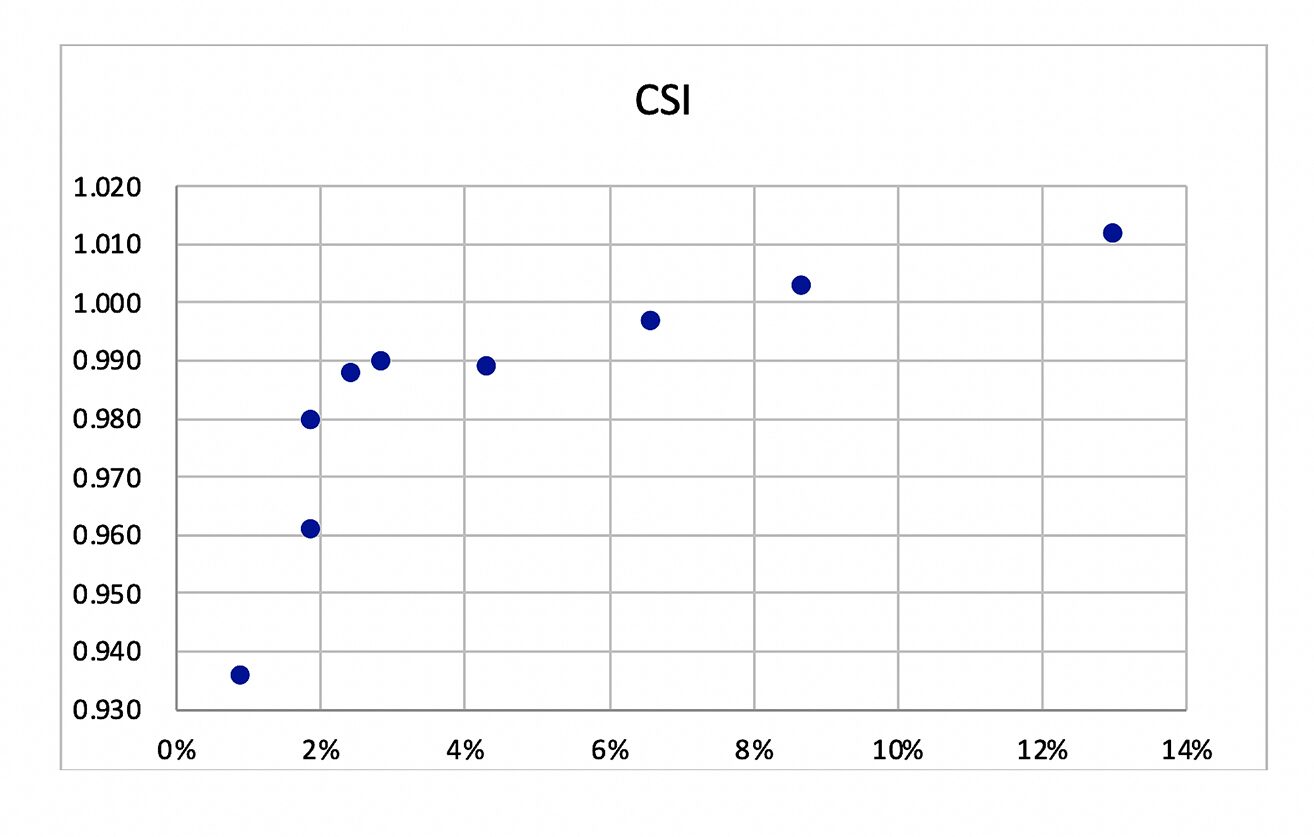 ภาพที่ 2 ความสัมพันธ์ระหว่างแกน Y ดัชนีโรคร่วมชาร์ลซอง (Charlson severity index, CSI) กับแกน X อัตราตายของผู้ป่วยเบาหวานตามกลุ่มอายุตลอดช่วงเวลาที่ติดตามการรักษา(สหสัมพันธ์ r = 0.77)
ภาพที่ 2 ความสัมพันธ์ระหว่างแกน Y ดัชนีโรคร่วมชาร์ลซอง (Charlson severity index, CSI) กับแกน X อัตราตายของผู้ป่วยเบาหวานตามกลุ่มอายุตลอดช่วงเวลาที่ติดตามการรักษา(สหสัมพันธ์ r = 0.77)
ดังนั้น เมื่อผนวกกับยุคสังคมดิจิทัล ระบบสุขภาพปฐมภูมิควรอาศัยประโยชน์จากเทคโนโลยีข้อมูลข่าวสารอย่างเต็มที่ สร้างความยอมรับจากประชาชนที่ขึ้นทะเบียนกับระบบสุขภาพปฐมภูมิอนุญาตให้แบ่งปันข้อมูลส่วนบุคคลเมื่อไปรับบริการ ณ ระบบสุขภาพปฐมภูมิทุติยภูมิ และตติยภูมิทุกแห่ง ทั้งรัฐและเอกชน ให้ข้อมูลเหล่านั้นมารวมในแฟ้มสุขภาพส่วนบุคคลอิเล็กทรอนิกส์ (electronic personal health record, ePHR) เมื่อจัดการกับข้อกำหนดของพระราชบัญญัติคุ้มครองข้อมูลส่วนบุคคลได้แล้ว ข้อเสนอเชิงนโยบายต่อการพัฒนาข้อมูลขนาดใหญ่ของระบบสุขภาพปฐมภูมิตามการวิจัยที่ได้รับทุนสนับสนุนจากสถาบันวิจัยระบบสาธารณสุข จะเป็นดังข้อต่อไปนี้
สถาบันวิจัยระบบสาธารณสุข หรือหน่วยวิจัยอื่นๆ สนับสนุนให้เกิดการวิจัยเชิงปฏิบัติการเพื่อพิสูจน์ว่าสามารถนำแนวคิด Big Data (velocity, volume, variety) มาผนวกกับระบบสุขภาพปฐมภูมิ (สำนักสนับสนุนระบบสุขภาพปฐมภูมิ ไปจนถึงหน่วยบริการปฐมภูมิทุกระดับ ทั้งรัฐและเอกชน) ในการจัดการข้อมูลตั้งแต่ระดับ ก) การดูแลผู้ป่วย ณ จุดบริการ (point of care), ข) แฟ้มอิเล็กทรอนิกส์สุขภาพส่วนบุคคล (ePHR) จากการเชื่อมโยงข้อมูลการใช้บริการสุขภาพทุกแห่งรวมทั้งปัจจัยเสี่ยงตามกลุ่มปัจจัยสังคมกำหนดสุขภาพ, ค) ควบคุมความเสี่ยงสุขภาพส่วนบุคคลในอนาคต (personal predictive medicine) ตัวอย่าง Charlson severity index, ง) ควบคุมความเสี่ยงสุขภาพระดับชุมชน/ประเทศ (community predictive health and medicine), จ) ควบคุมรายจ่ายสุขภาพและเพิ่มประสิทธิภาพ (cost control and efficiency) ฉ) ลดความเหลื่อมล้ำและไม่ทิ้งใครไว้เบื้องหลัง (equity goals)
ให้ความสำคัญกับ คน (human resource) ในการพัฒนา Big Data เน้น data analytic ให้เกิดประสบการณ์เพื่อจะบรรลุความสำเร็จในเวลาอันสั้นของข้อที่ 6 โดยทดลองในบางเขตสุขภาพที่มีความพร้อม หลังจากนั้นได้รูปแบบที่มีประสิทธิภาพจึงยกระดับให้เกิดระบบทั่วประเทศเพื่อลดความเหลื่อมล้ำและไม่ทิ้งใครไว้เบื้องหลัง ข้อนี้สถาบันวิจัยระบบสาธารณสุข หรือหน่วยวิจัยอื่นๆ สมควรลงทุนวิจัยและพัฒนา
นโยบายไปรักษาที่ใดก็ได้เพียงมีบัตรประชาชนใบเดียว มีความท้าทายในการสร้างหนึ่งตารางนี้ จึงต้องหาจุดสนับสนุนเชื่อมโยงระบบที่เหมาะสมและยั่งยืนในแนวคิดข้อมูลขนาดใหญ่กับระบบสุขภาพ ระหว่างสถาบันวิจัยระบบสาธารณสุข สำนักสนับสนุนระบบสุขภาพปฐมภูมิ ราชวิทยาลัยแพทย์เวชศาสตร์ครอบครัว แพทยสภาสภาเภสัชกรรม สภาการพยาบาล สถาบันรับรองคุณภาพสถานพยาบาล สำนักงานหลักประกันสุขภาพแห่งชาติ สำนักงานประกันสังคม กรมบัญชีกลางที่ดูแลสวัสดิการรักษาพยาบาลของข้าราชการ เพื่อให้ระบบสุขภาพปฐมภูมิเป็นแกนหลักด้านสุขภาพของผู้มีสิทธิด้านสุขภาพอย่างทั่วถึง
ศุภสิทธิ์ พรรณารุโณทัย
ดิเรก ปัทมสิริวัฒน์
ศิลา โทนบุตร